Bác sĩ Bệnh viện Nhi Trung ương 'hồi sinh' thành công ca bệnh dị dạng bạch mạch hiếm gặp trong y văn
Lần đầu tiên tại Bệnh viện Nhi Trung ương, một trường hợp bệnh nhi mắc dị dạng hệ thống bạch mạch bẩm sinh phức tạp, không đáp ứng điều trị nội khoa và can thiệp mạch, đã được cứu chữa thành công nhờ quyết định táo bạo của y bác sĩ và kỹ thuật phẫu thuật tim mạch giải phóng điểm tắc nghẽn.
Sự bế tắc từ ca bệnh rất hiếm gặp
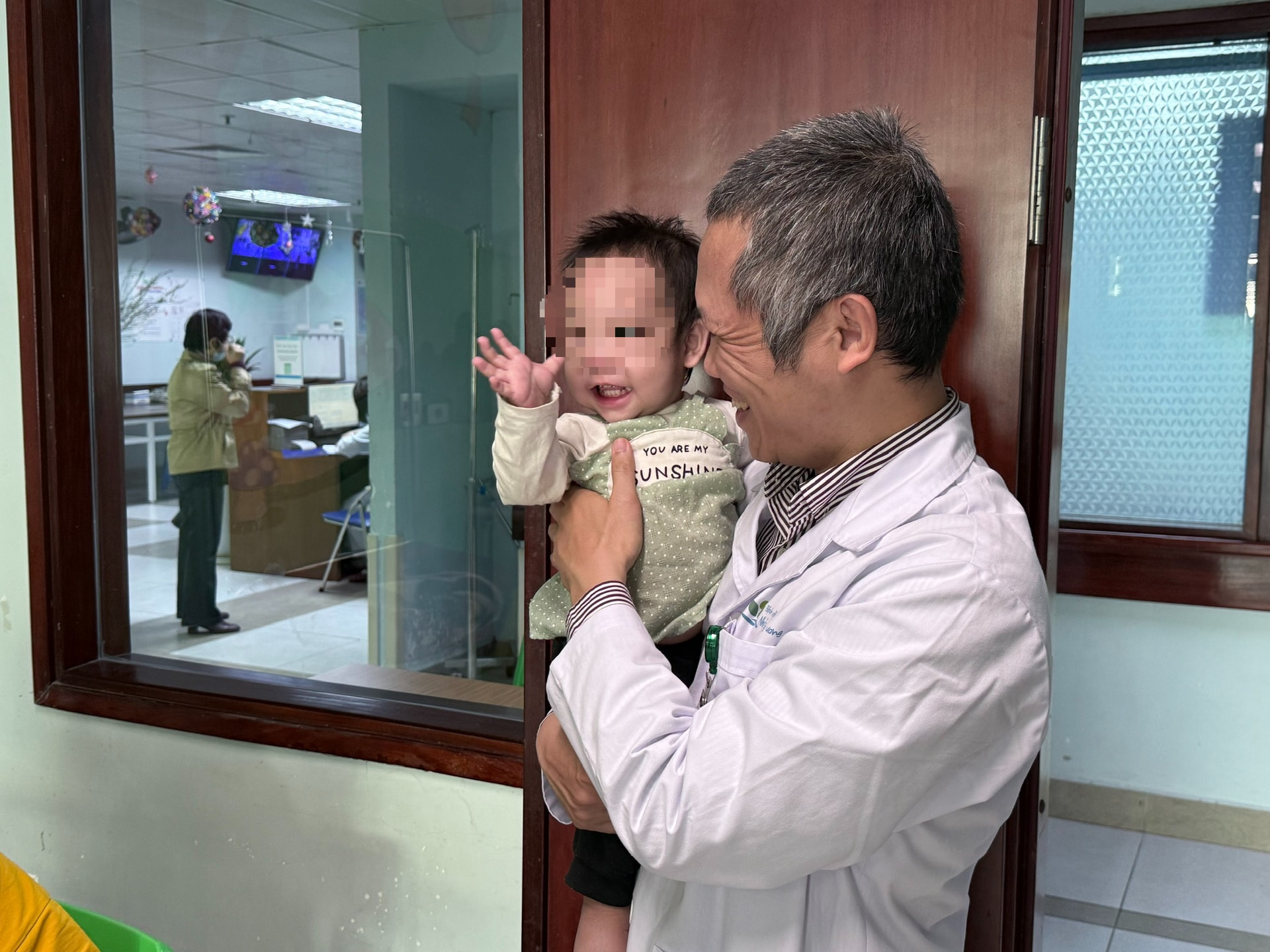
Bé Đ.P.T (2 tuổi ở Tuyên Quang) giờ đã khoẻ mạnh hơn, biết chào, cười, vẫy tay với BS Thịnh Trường, BS Việt Hà, BS Trang và các cô chú điều dưỡng của Bệnh viện Nhi Trung ương, nơi mà theo lời PGS.TS.BS Nguyễn Thị Việt Hà – Trưởng Khoa Tiêu hoá của bệnh viện 'chỗ này thân quen với bé T. rồi, con quen tất cả các y bác sĩ của khoa'…

Mẹ của T. cho biết, con gái của chị có được sức khoẻ đến giờ là do các bác sĩ Bệnh viện Nhi Trung ương 'hồi sinh'… bởi có những thời điểm T. ở bệnh viện nhiều hơn ở nhà.
Mẹ T. kể, mang thai con gái ở tuần thứ 26, chị đi khám thai đã được các y bác sĩ thông báo thai nhi bị phù, tuy nhiên ở thời điểm đó việc đánh giá dị tật của T. chưa được cụ thể. Chính vì thế ngay từ khi sinh ra T. đã đi viện nhiều hơn ở nhà.
Đến khi 3 tháng tuổi, T. đã được chẩn đoán mắc tình trạng mất albumin (đạm) qua đường ruột, dẫn đến sụt giảm albumin trong máu nghiêm trọng. Qua thăm khám chuyên sâu, các bác sĩ xác định bệnh nhi bị tràn dịch dưỡng chấp ổ bụng bẩm sinh do dị dạng hệ thống bạch mạch.
Theo TS.BS Cao Việt Tùng, Phó Giám đốc Bệnh viện Nhi Trung ương, dưỡng chấp là dịch dinh dưỡng được hấp thu và chắt lọc qua bộ máy tiêu hóa, chứa các tinh chất nuôi cơ thể và các yếu tố miễn dịch quan trọng. Trong ca bệnh đặc biệt này, bệnh nhi mắc chứng tắc đường bạch huyết bẩm sinh khiến dưỡng chấp không thể hấp thu vào máu.
Thay vào đó, dịch này thoát ra và ứ đọng trong ổ bụng. Hệ quả của tình trạng này vô cùng nghiêm trọng, gây nên tình trạng suy kiệt và phù nề toàn thân. Vì phần lớn lượng albumin trong hệ thống bạch huyết không thể hấp thụ được vào trong máu, dẫn đến tình trạng phù nặng, suy dinh dưỡng trầm trọng kèm theo suy giảm nặng hệ thống miễn dịch.
Trẻ liên tục bị nhiễm trùng nặng và phải nằm viện từ khi sinh ra. Cùng đó, do dịch tràn đầy khiến bụng trẻ chướng to như trống, gây khó thở và tăng nguy cơ nhiễm trùng hô hấp.
Các bác sĩ cũng cho biết thêm, tại Bệnh viện Nhi Trung ương, tràn dịch dưỡng chấp không phải là bệnh hiếm, thường xuất hiện sau phẫu thuật, chấn thương hoặc nhiễm trùng, hoặc có thể là bệnh lý bẩm sinh. Tuy nhiên, nhóm bệnh liên quan đến dị dạng bẩm sinh của hệ bạch mạch như trường hợp của bệnh nhi T. là trường hợp vô cùng hiếm gặp, và là lần đầu tiên Bệnh viện tiếp nhận điều trị ca bệnh như vậy.

Quyết định hội chẩn đa chuyên khoa mang lại hy vọng cuối cùng
TS.BS Cao Việt Tùng – Phó Giám đốc Bệnh viện Nhi Trung ương cho biết, trước diễn biến phức tạp của ca bệnh, Ban Giám đốc Bệnh viện Nhi Trung ương đã chủ trì nhiều cuộc hội chẩn toàn viện. Đây là quy trình bắt buộc nhằm tập hợp trí tuệ từ nhiều chuyên khoa: Nội khoa, Tiêu hóa, Ngoại Gan mật, Chẩn đoán hình ảnh và Can thiệp mạch để đưa ra định hướng điều trị chính xác nhất.
"Đây là một thể bệnh rất hiếm gặp với diễn biến lâm sàng phức tạp. Mặc dù đã trải qua quá trình điều trị nội khoa kéo dài, bệnh nhi hoàn toàn không đáp ứng với các loại thuốc điều trị thông thường. Tình trạng mất albumin tiếp tục diễn biến xấu, gây áp lực lớn cho công tác điều trị và đe dọa sức khỏe của trẻ"- PGS Cao Việt Tùng nói.
Đáng chú ý, bệnh viện cũng đã thực hiện hội chẩn liên viện với một số Bệnh viện tuyến trung ương khác để tìm kiếm phương án phẫu thuật tối ưu. Tuy nhiên, các chuyên gia nhận định nhóm bệnh này ở người lớn (thường do ung thư) có tính chất khác biệt hoàn toàn so với trẻ nhỏ, nên hướng đi này trở nên bế tắc. Vị trí ống ngực bị tắc nghẽn của bệnh nhi được đánh giá là cực kỳ khó tiếp cận đối với các kỹ thuật thông thường.
PGS Tùng cho biết thêm, các chuyên gia của bệnh viện đã tìm kiếm tài liệu của y văn thế giới cho thấy, đối với các trường hợp rò bạch mạch, can thiệp mạch thường là lựa chọn ưu tiên hơn phẫu thuật nhờ tính ít xâm lấn và khả năng nút đường rò hiệu quả. Tuy nhiên, với trường hợp dị dạng không có bể dưỡng chấp và bị tắc nghẽn ở phía trên như bệnh nhi T., phương pháp can thiệp mạch hoàn toàn bị vô hiệu hóa do không thể tiếp cận được vị trí tổn thương.
Để điều trị triệt để bệnh của T., các bác sĩ Bệnh viện Nhi Trung ương thống nhất cần khai thông điểm tắc mạch bạch huyết, tuy nhiên điểm mấu chốt của khả năng phẫu thuật là vị trí tắc nằm ngay mặt sau khớp giữa xương ức và xương đòn — một khu vực vô cùng khó khăn tiếp cận về mặt giải phẫu và để lại nhiều hệ luỵ không lường trước.

Tại lần hội chẩn cuối cùng, PGS.TS.BS Nguyễn Lý Thịnh Trường - Giám đốc Trung tâm Tim mạch, Bệnh viện Nhi Trung ương cùng các bác sĩ Tim mạch được huy động tham gia hội chẩn dựa trên kinh nghiệm dày dạn trong lĩnh vực phẫu thuật tim mạch và lồng ngực.
Với sự nguy cấp của bệnh lý vô cùng hiếm gặp này, các bác sĩ Ngoại Tim mạch của Bệnh viện Nhi Trung ương cần tới hơn 10 ngày liên tục suy nghĩ, trăn trở, để có thể tìm ra phương án phẫu thuật tối ưu nhất nhằm giải phóng điểm tắc nghẽn của hệ bạch huyết.
Đây là một quyết định đòi hỏi sự tỉnh táo, quyết đoán và có phần hơi mạo hiểm vì trong y văn không có những ca phẫu thuật tương tự trên thế giới, kèm theo kỹ thuật vô cùng khó khăn và phức tạp do bệnh nhân có cân nặng quá thấp.
Bước tiến mới trong Y khoa, mở ra cơ hội cứu sống nhiều bệnh khó…
PGS.TS.BS Nguyễn Lý Thịnh Trường cho biết thêm, lần đầu tiên các bác sĩ đã quyết định ứng dụng công nghệ THỰC TẾ ẢO (VIRTUAL REALITY) nhằm phục dựng lại cấu trúc 3D từ phim chụp CT đồng thời lên kế hoạch phẫu thuật chi tiết dựa trên công nghệ thực tế ảo.
Bằng công nghệ này, các bác sĩ đã nhận thấy vị trí bể dưỡng chấp bị phình ra nằm khuất sau khớp ức đòn, và sự liên quan mật thiết với các cấu trúc bao quanh bởi hệ thống mạch máu lớn sát cuống tim. Chỉ một sai sót nhỏ làm thủng tĩnh mạch lớn có thể khiến bệnh nhi tử vong ngay trên bàn mổ do mất máu cấp.
Thách thức còn đến từ cấu trúc mạch bạch huyết của trẻ vô cùng mỏng manh và nhỏ bé. Bác sĩ Trường nhận thấy rằng kể cả khi sử dụng chỉ khâu ngoại khoa loại nhỏ nhất, vẫn có nguy cơ gây rò rỉ dịch dưỡng chấp sau phẫu thuật. Trải qua 2 tuần nghiên cứu và dựng mô hình 3D và thực nghiệm phẫu thuật qua công nghệ thực tế ảo, ca mổ đã được quyết định tiến hành cùng sự hỗ trợ của TS.BS Hoàng Hải Đức, Trưởng khoa Phẫu thuật Chỉnh hình Nhi.
Để tiếp cận tổn thương, các bác sĩ cắt một đoạn xương đòn phải nhưng vẫn giữ lại hai đầu khớp, đồng thời mở xương ức để tiếp cận tối đa vị trí tổn thương. Thay vì sử dụng phương pháp nối hai đầu mạch truyền thống, các bác sĩ đã thực hiện kỹ thuật nối thông trực tiếp không sử dụng chỉ khâu: rạch xuyên từ tĩnh mạch đâm thẳng vào bể dưỡng chấp đang bị ứ đọng mà không làm thủng tổ chức xung quanh.
"Túi bao mạch" chính là tổ chức mô mềm lỏng lẻo xung quanh hai điểm tiếp giáp được các bác sĩ khéo lép sử dụng để giúp tạo sự thông thương tự nhiên giữa hai hệ mạch mà không cần sử dụng chỉ khâu nối trực tiếp lên thành mạch mỏng mảnh. Cách tiếp cận hoàn hảo này giúp giảm áp lực hệ thống bạch mạch và đưa dưỡng chất trở lại hệ tuần hoàn.

Kíp phẫu thuật đã tiến hành giải phóng vị trí hẹp tại điểm đổ vào của hệ thống bạch mạch và tĩnh mạch dưới đòn. Mục tiêu của ca mổ là khai thông chỗ hẹp, từ đó giảm áp lực cho toàn bộ hệ thống bạch mạch của bệnh nhi.
Sau phẫu thuật, kết quả điều trị ghi nhận những chuyển biến tích cực, hiện tượng mất albumin trong máu đã giảm đáng kể, nồng độ albumin trong máu đã trở về mức ¾ so với bình thường, tình trạng sức khỏe của bệnh nhi dần ổn định; Bụng bệnh nhi nhỏ lại, trẻ hết khó thở, tình trạng nhiễm trùng gần như đã được khắc phục triệt để.
Kết quả chụp cộng hưởng từ (MRI) kiểm tra lại sau phẫu thuật 2 tháng cho thấy hệ thống bạch mạch không còn bị giãn, minh chứng cho việc áp lực mạch đã được giải tỏa thành công. Lồng ngực của em bé cũng như xương đòn phải đã liền tốt sau mổ trên phim chụp X-quang và CT ngực.
Thành công của ca bệnh này được đánh giá là một bước tiến quan trọng của các thầy thuốc Bệnh viện Nhi Trung ương trong làm chủ các kỹ thuật đặc biệt khó. Việc kết hợp nhuần nhuyễn giữa hội chẩn đa chuyên khoa, ứng dụng lần đầu tiên công nghệ thực tế ảo vào phẫu thuật ngoại khoa không chỉ cứu sống bệnh nhi mắc bệnh hiếm, khó mà còn mở ra cơ hội điều trị mới cho những trường hợp dị dạng bạch mạch bẩm sinh, hoặc những bệnh nhân tim mạch bẩm sinh phức tạp vốn được coi là rất khó tiếp cận trước đây…